Brustkrebs frühzeitig zu entdecken, dadurch schonendere Behandlungen zu ermöglichen und schlussendlich die Brustkrebsmortalität zu senken, ist das Ziel des deutschen Mammographie-Screening-Programms. Dabei muss darauf geachtet werden, die vorwiegend gesunden Frauen im Screening möglichst wenig durch diagnostische Maßnahmen zu belasten. Dies gilt besonders für Biopsien und Operationen. Daher wird im Rahmen des Screenings eine individualisierte, stufenweise Abklärung bei Auffälligkeiten durchgeführt. Erst im letzten Schritt, also wenn durch bildgebende Verfahren ein Karzinom nicht sicher auszuschließen ist, wird eine minimal-invasive Biopsie zur Klärung eingesetzt.
Anhand von Qualitätsparametern können mögliche Belastungen der Frauen gezielt überprüft und Risiken, die mit der Früherkennung einhergehen, kontrolliert werden. Zu diesen Parametern zählen das Verhältnis der Biopsien mit gut- und bösartigem Befund der feingeweblichen Untersuchung, die positiven Vorhersagewerte (PPVs) sowie die Fristen zu Wartezeiten.
Anstieg maligner Biopsien belegt hohe Güte der bildgebenden Abklärung
Im Rahmen der minimal-invasiven Abklärung einer Auffälligkeit kommen Stanzbiopsien und Vakuumbiopsien zum Einsatz. Ultraschallgeführte Stanzbiopsien werden vorwiegend zur Abklärung von Herdbefunden eingesetzt, Vakuumbiopsien eher bei Mikroverkalkungen ohne Herdbefund (S3-Leitlinie Mamma-Karzinom, Konsultationsfassung, 2017).
Herdbefunde sind häufiger bösartig als Mikroverkalkungen. Entsprechend hoch ist der Anteil von malignen Ergebnissen bei Biopsien von Herdbefunden. Bei 81 % der Frauen, bei denen die ultraschallgestützte Stanzbiopsie vorgenommen wurde, wurde ein Karzinom festgestellt (Abbildung 1). Dabei ist der Anteil mit malignem Ergebnis bei Folgeuntersuchungen seit 2011 um gut 2 Prozentpunkte gestiegen. Bei 19 % zeigte sich erst durch die Stanzbiopsie, dass die vorliegende Gewebeveränderung gutartig war.
Ursache von Mikroverkalkungen sind häufiger gutartige Veränderungen. Daher ist das Verhältnis zwischen benignen und malignen Biopsien bei Vakuumbiopsien erwartungsgemäß ein anderes als bei Stanzbiopsien unter Ultraschall. Der Anteil der malignen Ergebnisse bei Vakuumbiopsien lag 2015 bei 47 %. Seit 2011 werden bei diesem Biopsieverfahren um 3 Prozentpunkte häufiger bösartige Veränderungen festgestellt (Abbildung 2).
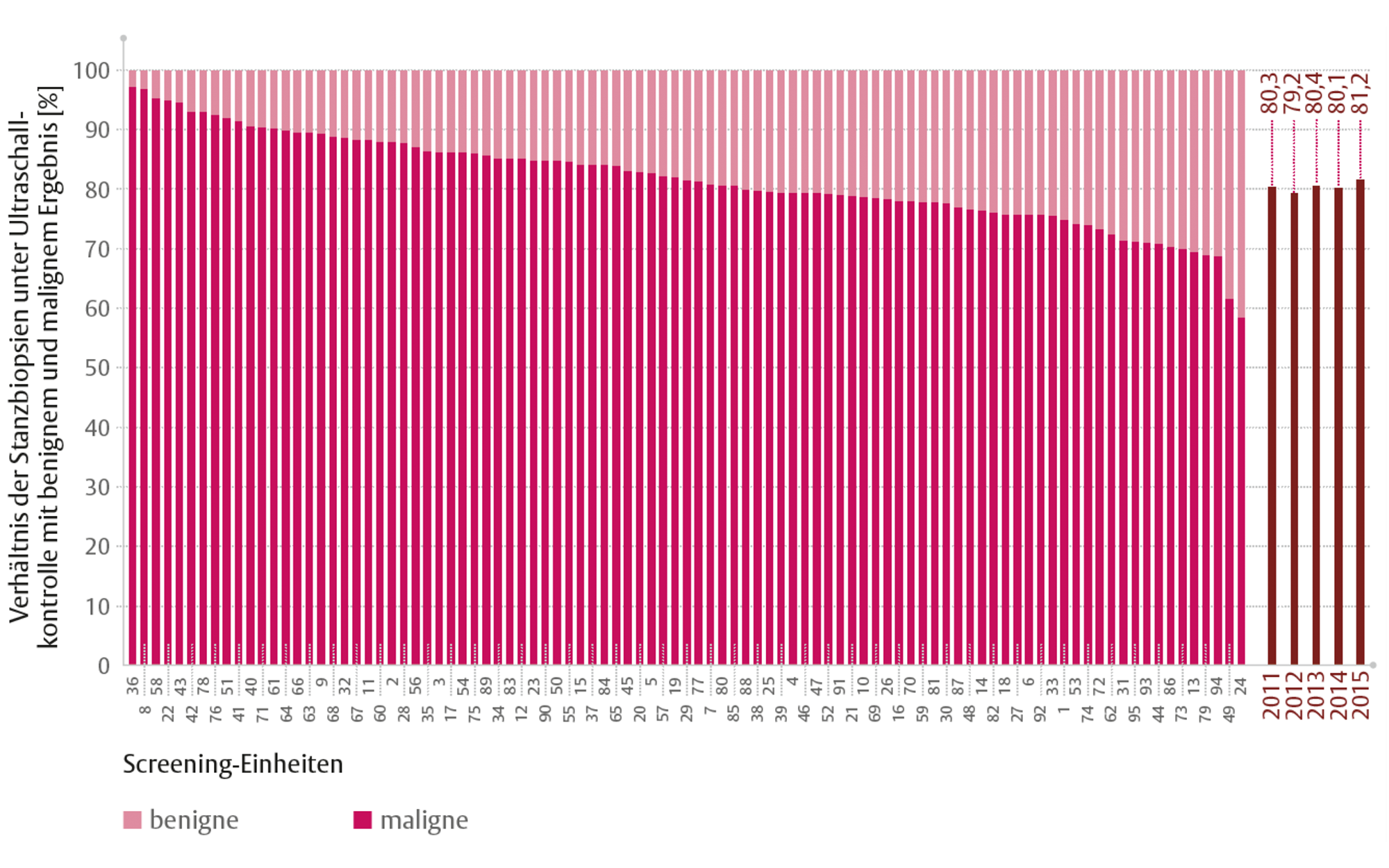
Abbildung 1: Anteil der Stanzbiopsien mit malignem und benignem Ergebnis pro Screening-Einheit und im bundesweiten Durchschnitt.
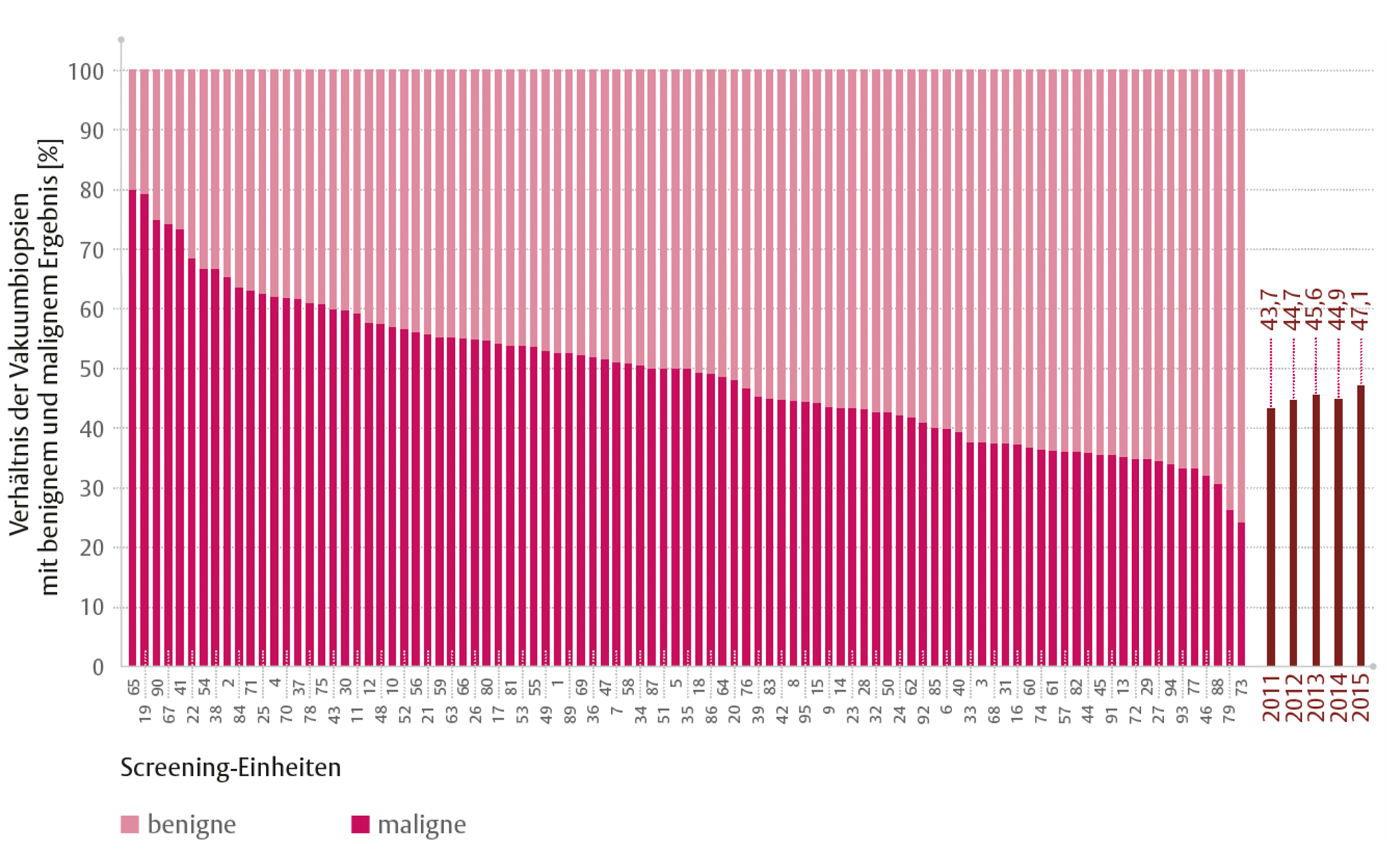
Abbildung 2: Anteil der Vakuumbiopsien mit malignem und benignem Ergebnis pro Screening-Einheit und im bundesweiten Durchschnitt.
Bei gleichbleibend hoher Brustkrebsentdeckungsrate (5,6 ‰ bei Folgeuntersuchungen) zeigen diese Ergebnisse, dass die diagnostische Treffsicherheit der bildgebenden Abklärung im Mammographie-Screening steigt.
Positive Vorhersagewerte – Karzinome werden zuverlässig entdeckt
Der „positive Vorhersagewert der Befundung“ (PPV I) ist eine statistische Bezeichnung und meint den Anteil der Frauen, bei denen ergänzende Untersuchungen durchgeführt wurden und letztlich Brustkrebs diagnostiziert wurde. Da hauptsächlich gesunde Frauen im Screening untersucht werden, ist dieser Anteil entsprechend geringer. Bei vielen Auffälligkeiten in der initialen Mammographie kann ein möglicher Verdacht auf eine Brustkrebserkrankung durch weitere bildgebende Maßnahmen, wie Vergrößerungsaufnahmen, Ultraschall, Tomosynthese oder auch MRT, entkräftet werden. 2015 wurden gut 123.000 Frauen zur Abklärung von Auffälligkeiten eingeladen, bei knapp 17.000 Frauen wurde bei der Gewebeuntersuchung die Diagnose Brustkrebs gestellt. Dementsprechend lag der positive Vorhersagewert der Befundung bei 14 % (Abbildung 3).
Der „positive Vorhersagewert der nicht-invasiven Abklärung“ (PPV II) beschreibt den Anteil der Frauen, bei denen ergänzend zur bildgebenden Abklärung eine Biopsie durchgeführt wurde und letztlich Brustkrebs diagnostiziert wurde. Er lag 2015 bei 52 %. (Abbildung 4)
Seit 2011 sind beide Vorhersagewerte gestiegen. Bei gleichbleibend hoher Brustkrebsentdeckungsrate ist das ebenfalls ein Indiz dafür, dass die diagnostische Zuverlässigkeit optimiert werden konnte. Gleichzeitig konnte die Belastung der Frauen durch Wiedereinbestellung und minimal-invasive Eingriffe weiter reduziert werden.
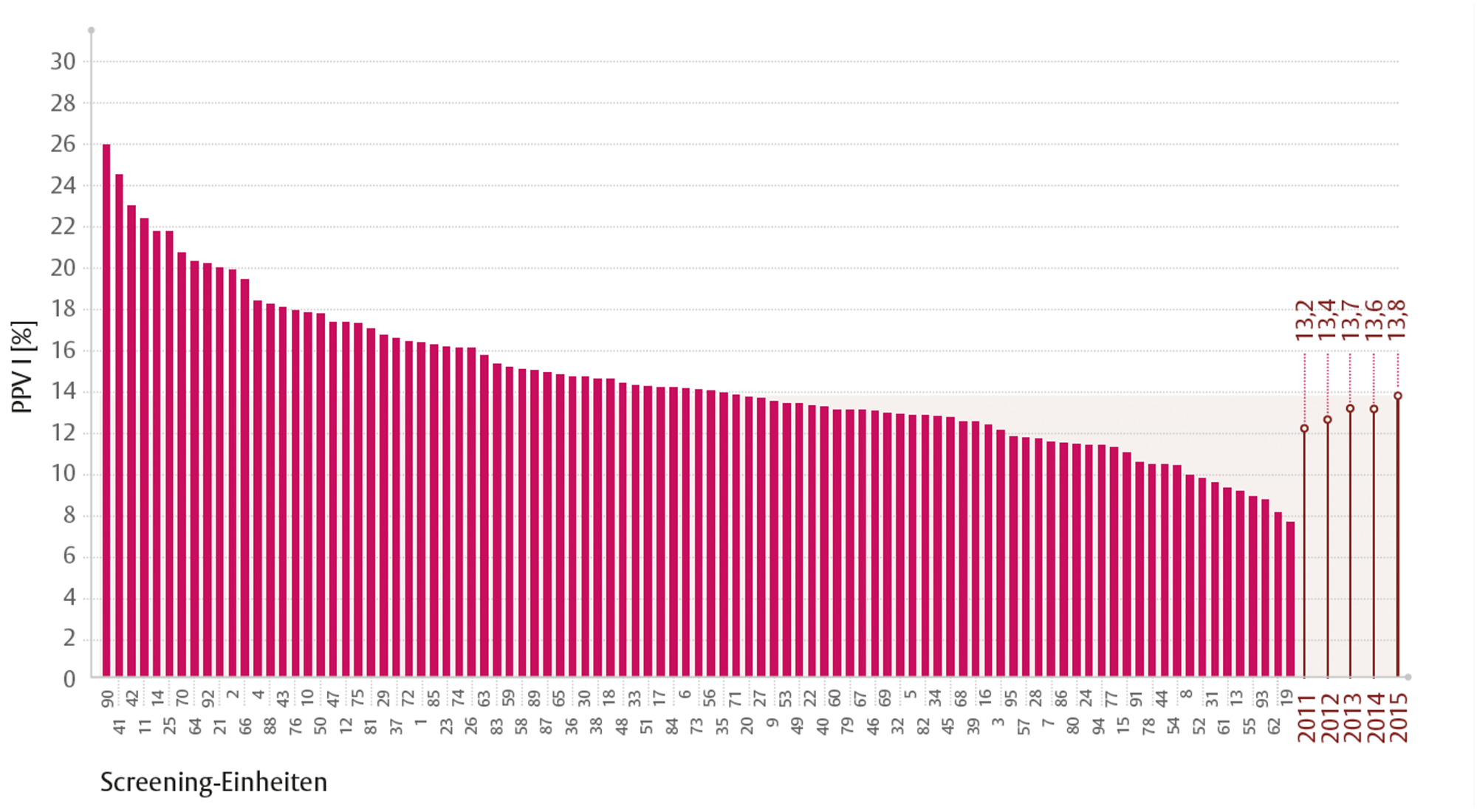
Abbildung 3: Positiver Vorhersagewert der Befundung PPV I 2015
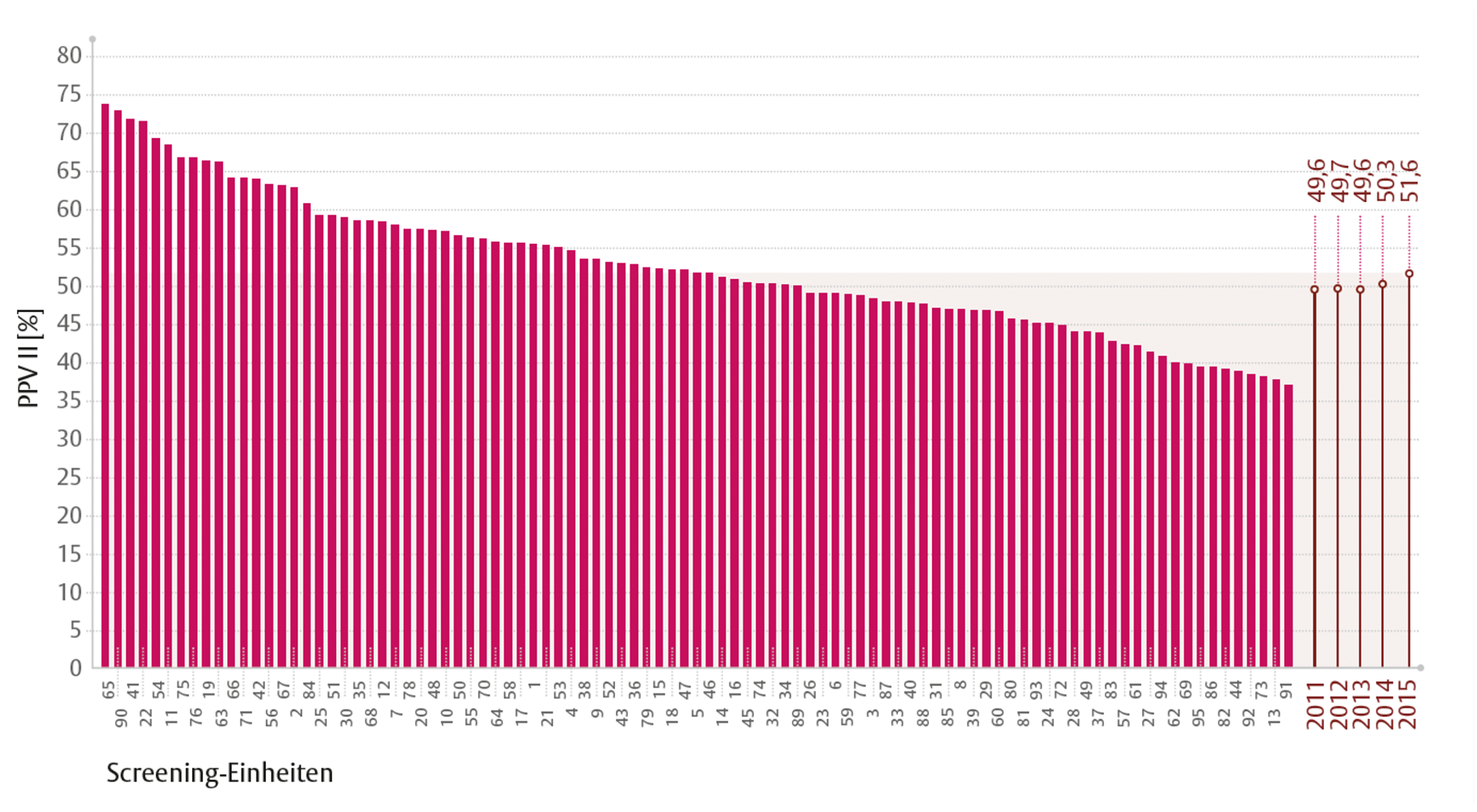
Abbildung 4: Positiver Vorhersagewert der nicht-invasiven Abklärung PPV II 2015
Weitere Ergebnisse
2015 wurden gut 4 % der untersuchten Frauen zur Abklärung einer Auffälligkeit erneut eingeladen. 1 % der untersuchten Frauen erhielt eine Empfehlung zur Gewebeentnahme, das heißt der Brustkrebsverdacht konnte in der bildgebenden Abklärung nicht ausgeräumt werden. 0,6 % aller untersuchten Frauen, also 6 von 1000, erhielten die Diagnose Brustkrebs.
Diese und weitere Ergebnisse aus dem Berichtsjahr 2015 können den Jahresberichten Qualitätssicherung und Evaluation 2015 entnommen werden:



Folgen Sie uns